فصل هفتم: سیستمهای حسی دستگاه عصبی
دستگاه عصبی دائماً تحت تأثیر محرکهایی است که بر گیرنده های آن اثر می کنند و پیامهایی را به مراکز میفرستند موضوع این فصل اطلاع از سرنوشت این پیامها و چگونگی پردازش آنها در مراکز عصبی است.
انواع گیرنده های حسی
اغلب بافتهای بدن دارای گیرنده های حسی هستند. برخی از پیامهایی که به وسیله این گیرنده ها ارسال میشود باعث آگاهی از نوع محرکهای خارجی و داخلی میشوند و برخی دیگر احساس خاصی را ایجاد نمی کنند بلکه به صورت خودکار در تنظیم کار اندامهای داخلی شرکت می کنند. بینایی شنوایی چشایی، بویایی لامسه درد گرما و سرما از نوع یکم و پیامهای مربوط به فشار خون که از دیواره رگها به مغز میروند از نوع دوم است. به طور کلی گیرنده ها را با توجه به نوع محرکی که در آنها اثر می کند به پنج نوع مکانیکی شیمیایی حرارتی نوری و درد تقسیم میکنند عده زیادی از این گیرنده ها در پوست قرار دارند؛ ولی اغلب اندامهای داخلی نیز دارای گیرنده های درد مکانیکی شیمیایی و حرارتی هستند هر گیرنده نسبت به نوع خاصی از محرکها بیشترین حساسیت را دارد؛ مثلاً حساسیت نورونهای استوانه ای و مخروطی شبکیه چشم نسبت به نور بسیار زیاد است در حالی که سرما گرما، فشار و محرکهای شیمیایی اثر محسوسی در تحریک آنها ندارد. پیامی که از گیرنده های حسی به مراکز عصبی می رود در همه راههای حسی به صورت امواج عصبی یعنی پتانسیلهای عمل است. که ماهیت آن در همه تارهای عصبی مشابه است.
آنچه باعث تفاوت در ماهیت پدیده های مختلف حسی میشود محلی از دستگاه عصبی مرکزی است که هر راه حسی به آن ختم میشود؛ مثلاً اگر یک تار عصبی که به مراکز درد ختم می شود با هر نوع محرکی مکانیکی، شیمیایی و .... تحریک شود احساس حاصل از آن، درد خواهد بود. هر کدام از مسیرهای حسی مختلف به بخش خاصی از مغز منتهی می شود و رسیدن پیامهای عصبی به هر کدام از آنها احساس مشخصی را ایجاد می کند. هر مرکز عصبی پتانسیلهای عمل دریافتی خود را رمزگردانی و پردازش می کند و پدیده حسی ویژه خود را پدید می آورد. در هر گیرنده یک بخش عصبی که ابتدای یک دندریت است وجود دارد. در بعضی از گیرنده ها اطراف تار عصبی را تعدادی یاخته های غیر عصبی فرا گرفته اند و گیرنده هایی با شکلهای متفاوت به وجود می آورند؛ مثلاً در بسیاری از گیرنده هایی که در پوست و مفصلها و زردپیها قرار دارند و به اسامی مایسنر رافینی ، پاچینی، گیرنده های مرکل و کراوزه نام گذاری شده اند (شکل (۱۹) و لامسه گرما لرزش ارتعاش و سرما را منتقل می کنند سلولهایی با آرایشهای متفاوت اطراف دندریتها را احاطه کرده اند. در زردپیها و عضلات اسکلتی نیز گیرنده هایی وجود دارند گیرنده های گلژی و گیرنده های درون دوکهای عضلانی که به ترتیب نسبت به انقباض و کشیدگی عضله حساسیت دارند.
هر چه شدت محرکی که در گیرنده اثر میکند بیشتر باشد، تعداد بیشتری موج عصبی به سوی مرکز روانه میشود. البته با توجه به زمان تحریک ناپذیری هر تار عصبی فرکانس این امواج نمیتواند از حدی فراتر رود. از سوی دیگر اغلب گیرنده ها کم و بیش قدرت سازش دارند؛ یعنی هنگامی که محرکی به طور مداوم در آنها اثر میکند به تدریج از فرکانس پیامهای ارسالی آنها کاسته می شود. سازش پذیری گیرنده های درد و گیرنده های شیمیایی از سایر گیرنده ها کمتر است.
مسیر پیامهای حسی
پیامهایی که از اثر محرکها در گیرنده های بدن سرچشمه می گیرند به وسیله نخاع به مراکز حسی مغز میرسند مسیرهای حسی اندامهای تنه دستها و پاها از طریق ریشه های پشتی نخاع وارد نخاع شده به سوی مغز بالا می روند. حسهای سر و صورت به وسیله تارهای حسی اعصاب مغزی به مراکز حسی می رسند. اعصاب خود مختار نیز دارای تارهای آوران هستند که پیامهای داخلی را مثلاً در معده و روده به مغز میبرند اغلب پیامهای حسی ابتدا به تالاموس می روند و سپس به مراکز اختصاصی خود در قشر مخ انتقال می یابند. بعضی از پیامهای حسی مانند درد و حسهای حرارتی اندامهای داخلی از تالاموس بالاتر نمی روند؛ حس بویایی در مسیر خود از تالاموس نمی گذرد.
نخاع و نقش آن در انتقال پیامهای حسی
نخاع به رنگ سفید و به قطر تقریباً یک سانتی متر درون مجرای وسط ستون مهره ها قرار گرفته است. طول آن در حدود ۴۰ تا ۴۵ سانتی متر است و از بالا در مجاورت اولین مهره گردن به بصل النخاع می رسد. برش عرضی نخاع نشان میدهد که بخش خارجی آن سفید و بخش داخلی آن که در اطراف مجرای وسط نخاع قرار دارد خاکستری رنگ است. بخش سفید نخاع از تارهای عصبی میلین دار ساخته شده است که به صورت ستونکهایی در کنار هم قرار دارند و هر ستونک به وسیله یک غلاف پیوندی احاطه شده است. بعضی از این تارها جریانهای عصبی را از اندامها به مغز میبرند و برخی دیگر پیامهای حرکتی را از مغز به نخاع میآورند هر کدام از این راههای بالارو و پایین رو بخشی از ماده سفید را اشغال میکنند و هر یک از حسهای لامسه گرما سرما و درد به وسیله دسته تارهای مشخصی به مغز میروند از دو طرف طول نخاع سی و یک جفت عصب به صورت قرینه خارج میشود که هر کدام از به هم پیوستن دو دسته تار عصبی به نام ریشه های شکمی و پشتی به وجود آمده اند. ریشه های شکمی که از نیمه جلویی نخاع بیرون می آیند از تارهای حرکتی و ریشه های پشتی که از نیمه خلفی نخاع خارج میشوند از تارهای حسی ساخته شده اند قانون بل - ماژندی).
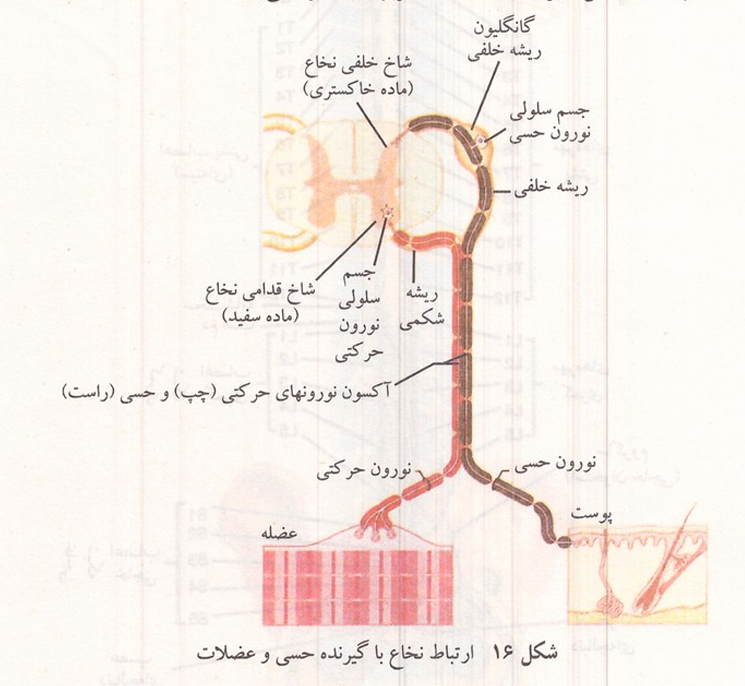
شکل ۱۶: ارتباط نخاع با گیرنده حسی و عضلات
در هر ریشه پشتی در مجاورت نخاع یک برجستگی به نام عقده نخاعی (عقده شوکی) دیده می شود که اجسام یاخته ای نورونهای حسی نخاع را در خود جای داده است؛ بنابراین اجسام سلولی اعصاب حسی بیرون از نخاع و اجسام سلولی نورونهای حرکتی نخاع در درون ماده خاکستری نیمه جلویی نخاع قرار دارند اعصاب نخاعی پس از عبور از سوراخهای بین مهره ها به اندامهای مربوط به خود میروند.
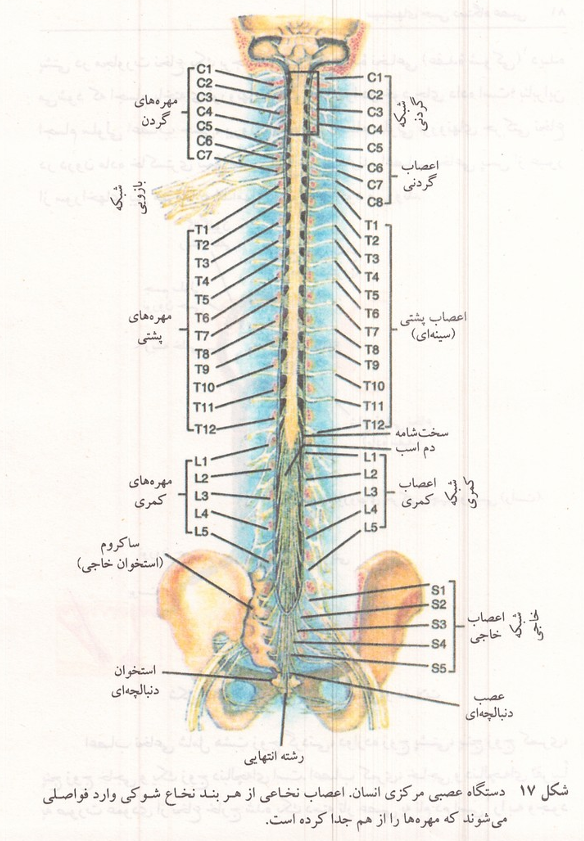
شکل ۱۷: دستگاه عصبی مرکزی انسان، اعصاب نخاعی از هر بند نخاع شوکی وارد فواصلی میشوند که مهره ها را از هم جدا کرده است.
اعصاب نخاعی شامل هشت زوج گردنی دوازده زوج پشتی پنج زوج کمری پنج زوج خاجی و یک زوج دنبالچه ای است. اعصاب کمری خاجی و دنبالچه ای تقریباً به صورت عمودی از نخاع خارج شده یک دسته تار عصبی به نام دم اسبی را به وجود می آورند. نخاع در دو ناحیه از طول خود قطر بیشتری دارد یکی برجستگی گردنی و دیگری برجستگی کمری خوانده میشود اعصاب دستها در برجستگی گردنی و اعصاب پاها در برجستگی کمری ریشه دارند. انتهای نخاع در فرد بالغ در مجاورت دومین مهره کمر قرار می گیرد و باریک تر از نواحی بالایی بوده مخروط نخاع خوانده میشود. مخروط نخاع به وسیله یک رشته پیوندی در انتهای مجرای ستون مهره ها به استخوان دنبالچه ای چسبیده است؛ به همین جهت اگر نخاع قطع شود بین دو قسمت قطع شده فاصله ای می افتد و این پدیده یکی از عللی است که باعث میشود قطع نخاع هیچ گاه ترمیم نشود. قطع نخاع باعث توقف مجموعه پیامهای حسی و حرکتی در محل قطع می شود که نتیجه آن بی حسی و فلج ارادی اندامهایی است که در پایین آن محل قرار گرفته اند.
ماده خاکستری نخاع دارای دو برجستگی در پشت و دو برجستگی در جلو به طرف درون ماده سفید است که به ترتیب شاخهای پشتی (خلفی) و شکمی (قدامی) نام دارند. ماده خاکستری محل تجمع اجسام سلولی نورونهای نخاع و تارهای بدون میلین آنهاست. نیمه جلویی ماده خاکستری نخاع نقش حرکتی دارد و نورونهای حرکتی عضلات اسکلتی و نورونهای حرکتی عضلات صاف احشایی به ترتیب در بخشهای پیشین و پسین آن قرار گرفته اند نیمه خلفی ماده خاکستری نخاع عمل حسی دارد و پیامهای مختلف حسی را از نواحی پوستی عضلات و اندامهای احشایی دریافت میکند تارهای حسی هر یک از اعصاب نخاعی پیامهای بخش معینی از پوست را به نخاع میبرد که در ماتوم خوانده می شود. در ماتومهایی که گیرنده های بیشتری دارند و عضلات زیادتri به آنها متصل است، در نخاع، قطعه بزرگتری را به خود اختصاص میدهند. تعداد زیادی نورون رابط در نخاع وجود دارد که بخشهای مختلف آن را به یکدیگر مربوط میکنند. آکسونهای برخی از نورونهای رابط ماده خاکستری را ترک کرده در ماده سفید به بالا یا پایین می روند. تارهای حسی که به ناحیه انتهایی نخاع وارد میشوند در نواحی خارجی تر نخاع به بالا می روند و تارهای قسمتهای بالاتر بدن پس از ورود به نخاع به ترتیب در بخشهای میانی تر نخاع به بالا میروند؛ به همین جهت وجود یک تومور در بخش میانی نخاع میتواند باعث بی حسی نواحی بالای بدن شود بدون آنکه لطمه ای به حسهای قسمتهای پایین بدن وارد کند.
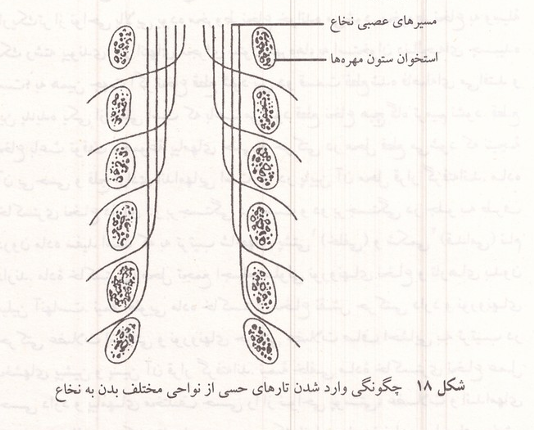
شکل ۱۸: چگونگی وارد شدن تارهای حسی از نواحی مختلف بدن به نخاع
حسهای پیکری
پوست بدن در فرد بالغ در حدود ۲ متر مربع مساحت و ۵ کیلوگرم وزن دارد و از این نظر بزرگ ترین اندام حسی به شمار میرود در سطح مراکز عصبی حسی نیز حسهای پیکری بیشترین بخش را دارند. حسهای پیکری مجموعه حسهایی است که باعث آگاهی از اثر محرکها در پوست و اندامهای داخلی می شود. سایر حواس بدن را که بینایی شنوایی بویایی و چشایی هستند حسهای ویژه می خوانند. پوست بدن گیرنده های مختلفی دارد که حسهای متفاوتی را مانند لامسه، فشار، گرما، سرما، لرزش خارش و درد را منتقل میکنند عضلات و زردپیهای آنها دارای گیرنده هایی هستند که حسهای جنبشی را انتقال داده باعث آگاهی از میزان انقباض عضلات و طرز قرار گرفتن اندامها میشود گیرنده های اندامهای داخلی مانند لوله گوارش از محرکهای درونی خبر می فرستند. همه این اندامها کم و بیش دارای گیرنده های حسی درد نیز هستند که یکی از حسهای پیکری است.
گیرنده های حسهای پیکری
اغلب این گیرنده ها در پوست قرار دارند؛ ولی اندامهای داخلی نیز تعداد کمتری گیرنده دارند برخی از گیرنده ها به صورت دندریتهای بدون پوشش هستند که احساس درد به وسیله این گیرنده ها دریافت می شود. در عده ای دیگر از گیرنده ها در اطراف بخش عصبی که یک شاخه دندریت است تعدادی از سلولهای غیر عصبی به شکلهای مختلف قرار گرفته اند. گیرنده های مایسنر نسبت به لامسه و لرزش حساس هستند و سازش پذیری آنها زیاد است. گیرنده های مرکل نیز نسبت به لامسه حساس هستند؛ ولی سازش پذیری آنها کمتر است. گیرنده های پاچینی نسبت به فشار و ارتعاش بیشترین حساسیت را دارند.

شکل ۱۹: انواعی از پایانه های عصبی حسهای پیکری
گیرنده های رافینی به گرما و تحریکات مفصلی حساسیت دارند و گیرنده های کراوز بر اثر سرما تحریک میشوند. در قاعده موها گیرنده هایی وجود دارد که با حرکت مو تحریک میشوند و یکی از گیرنده های لامسه با سازش پذیری زیاد به حساب می آیند. در درون عضلات اسکلتی واحدهای کوچکی به نام دوک عضلانی وجود دارد که دارای گیرنده های حساس به کشیدگی عضله هستند، در حالی که گیرنده های دیگری در زردپیهای دو سر عضله به نام گلژی در هنگام انقباض عضله تحریک میشوند.
مسیر حسهای پیکری
پیامهای حسهای پیکری به وسیله تارهای عصبی میلین دار و بدون میلین به مراکز عصبی منتقل میشوند پیامهایی که از پایانه های آزاد عصبی به مغز میروند مانند درد خارش قلقلک و احساس لامسه غیر دقیق با واسطه رشته های نازک عصبی از نوع دلتا و تارهای بدون میلین C به مراکز می روند ولی پیامهای لامسه دقیق را رشته های قطورتر میلین دار از نوع بتا که سرعت بیشتر دارند منتقل می کنند. حسهای پیکری اندامها و تنه که از راه ریشه های پشتی نخاع وارد میشوند از راه ستونهای پشتی و قدامی جانبی نخاع بالا می روند. سرعت سیر در ستونهای خلفی که رشته های قطورتر و میلین دار دارند بین ۳۰ تا ۱۱۰ متر در ثانیه است. از این راه احساسهای لامسه دقیق که در آنها نوع محرک و محل دقیق آن درک می شود و احساس وضعیت مفصلها درک تفاوت در فشار وارد شده به پوست و حسهای لرزش و ارتعاش انتقال می یابد. حسهای درد گرما و سرما، خارش و قلقلک، حسهای جنسی و لامسه غیر دقیق در ستونهای قدامی و جانبی نخاع راه اسپینو تالامیک بالا میروند این پیامها از هر نیمه بدن به تالاموس نیمکره مقابل مغز می روند. نورونهای گیرنده لامسه که از هر نیمه بدن به نخاع میروند در همان سمتی که وارد نخاع شده اند بالا رفته تا بصل النخاع پیش میروند پیامهای این نورونها در بصل النخاع به وسیله نورون دیگری به سمت مقابل انتقال یافته به تالاموس می رسد. پیامهای درد و حسهای حرارتی هر نیمه بدن پس از رسیدن به نخاع به سمت دیگر نخاع رفته بالا می روند؛ به همین جهت است که به موجب قانون براون - سکارد اگر یکی از دو نیمه چپ یا راست نخاع قطع شود در اندامهای پایین محل قطع حس لامسه همان طرف و حسهای حرارتی و درد نیمه مقابل از بین میرود.
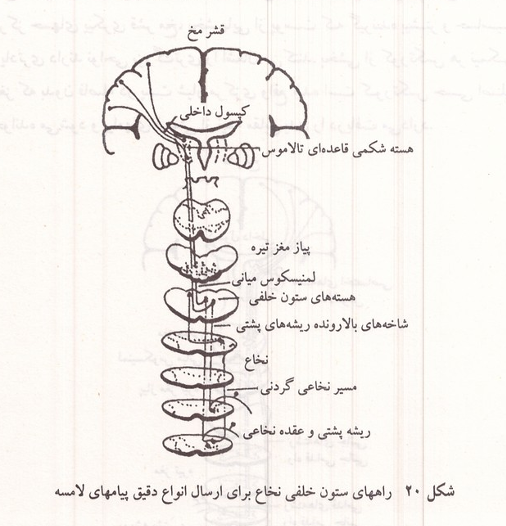
شکل ۲۰: راههای ستون خلفی نخاع برای ارسال انواع دقیق پیامهای لامسه
مرکز حسهای پیکری
بخشی از حسهای پیکری که دقت و شناسایی آنها زیاد است از تالاموس به ناحیه ای از قشر مخ که در پشت شیار مرکزی قرار دارد می رسد. تالاموسها تا حدی نقش مرکزیت خود را در مورد حسهای پیکری حفظ کرده اند و تعیین نوع این قبیل حسها (لامسه درد و حرارتی در تالاموس صورت می گیرد؛ ولی احساس نهایی و شناسایی دقیق آنها در ناحیه جلویی لوب (بخش) آهیانه قشر مخ انجام می شود. حسهای لامسه درد و حرارتی نواحی مختلف پوست بدن به کورتکس حسهای پیکری میرسد. احساسهای مربوط به آنها دقت زیادی دارند؛ ولی اغلب حسهای مربوط به اندامهای داخلی بدن از تالاموسها فراتر نمی روند. در مرکز حسهای پیکری قشر مخ بخشهایی از پوست که گیرنده بیشتر و حساسیت زیادتری دارند نواحی بزرگتری را اشغال میکنند. بخشی از کورتکس هر نیمکره مغز که بدون فاصله در پشت شیار مرکزی واقع شده است کورتکس حسی اصلی خوانده میشود و پیامهای قسمتی از نیمه مقابل بدن را دریافت می دارد.
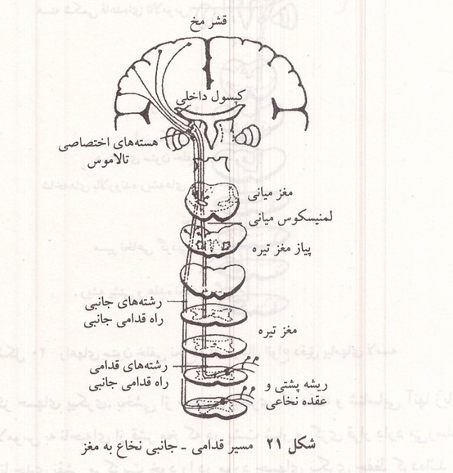
شکل ۲۱: مسیر قدامی - جانبی نخاع به مغز
در بخش پشتی و پایینی کورتکس حسی اصلی ناحیه کوچک تری به نام كورتكس حسی فرعی وجود دارد که پیامهایی را از هر دو نیمه بدن دریافت می کند. در بالای کورتکس حسی فرعی و پشت کورتکس حسی اصلی ناحیه دیگری به نام مرکز ارتباطی حسهای پیکری وجود دارد که در ارزیابی و شناسایی محرکهای حسهای پیکری شرکت دارد. آسیب دیدن این ناحیه شناسایی حسهای پیکری را مختل میکنند؛ ولی به علت نقشی که تالاموس در این شناسایی دارد باعث از بین رفتن کامل آن نمیشود.
حس درد
درد یکی از حسهای مهم پیکری است که باعث آگاهی از محرکهای زیان آور و اختلال در کار اندامهای بدن میگردد و نوعی آژیر خطر است. محرکهای مکانیکی، شیمیایی و حرارتی میتوانند گیرنده های درد را که در اغلب نقاط بدن به وفور یافت میشوند تحریک کنند. ایجاد درد در بافتها اغلب به علت ساخته شدن موادی مانند برادی کینین و پروستاگلاندین است که حساسیت گیرنده های درد را افزایش میدهد. آسپیرین و سایر مواد ضد درد و غیر مخدر مانع تولید پروستاگلاندینها شده درد را تسکین میدهد. مواد حاصل از تخریب بافتهای بدن و کم رسیدن یا نرسیدن خون به بافت (ایسکمی به سرعت گیرنده های درد را تحریک می کند. در حالت اخیر تجمع اسید لاکتیک که نتیجه متابولیسم بی هوازی است از جمله محرکهای ایجاد درد به حساب می آید. مواد ضد درد مخدر با اثر در گیرنده های ویژه خود در مغز باعث کاهش درد می شوند. مواد شبه افیونی مغز که به وسیله نورونها ترشح میشوند و شامل آندورفینها، آنکفالینها و دینورفینها هستند با اثر در همین گیرنده های ویژه غشایی در مراکز عصبی درد تا حدی باعث تسکین درد میشوند. تسکین درد از طریق طب سوزنی نیز به وسیله افزایش مواد شبه افیونی مغز صورت میگیرد. درد با سایر احساسهای پیکری تفاوت دارد؛ زیرا علاوه بر جنبه حسی محض دارای یک بخش هیجانی و عاطفی است که به ساختار روانی هر فرد بستگی دارد و موجب واکنشهای مختلف و تفاوتهای انفرادی زیادی در تحمل افراد نسبت به درد می گردد.
دردها را به دو نوع اصلی تند و کند تقسیم میکنند. درد تند یا حاد کمتر از یک ثانیه پس از اثر کردن محرک احساس میشود و نمونه آن اثر سوزن یا چاقو بر پوست است و معمولاً با محرکهای مکانیکی یا حرارتی ایجاد میشود. درد کند یا آهسته با تخریب بافتی همراه است و با تأخیر بیشتر شروع شده به کندی افزایش می یابد. این نوع درد با هر سه محرکهای مکانیکی حرارتی و شیمیایی ایجاد می شود. دل درد سردرد و دندان درد از جمله دردهای آهسته به حساب می آیند.
گیرنده های درد که از نوع پایانه های دندریتی آزاد و بدون پوشش هستند به تعداد زیاد در پوست و بسیاری از اندامهای داخلی مانند دیواره رگها، پوشش استخوانها مفصلها، دیواره احشا و پرده های منتژ وجود دارند. مغز خود فاقد گیرنده حسی است و انجام عمل جراحی مغز در فرد هوشیار امکان دارد.
دردهای تند یا حاد به وسیله تارهای عصبی با میلین کم از نوع دلتا با سرعت ۶ تا ۳۰ متر در ثانیه به نخاع منتقل میشوند و ناقل شیمیایی سیناپس آنها گلوتامات است در حالی که دردهای آهسته یا مزمن یا کند عمدتاً با واسطه تارهای عصبی نازک بدون میلین از نوع C با سرعت کم (۰/۵ تا ۲ متر در ثانیه به نخاع می روند و ناقل عصبی آنها نوروپپتید P است. تشخیص و درک محل دقیق تحریک گیرنده ها در دردهای حاد بهتر از دردهای آهسته صورت میگیرد و تحریک گیرنده های لامسه پوست نیز به دقت این احساس کمک میکند. گاهی محل احساس درد در بخشی غیر از محل تحریک گیرنده های درد است که به چنین حالتی درد ارجاعی یا انتشاری میگویند؛ مثلاً دردهای احشایی ممکن است در قسمتهایی از پوست و درد ناشی از ایسکمی قلب در بازو حس شود. علت درد انتشاری انتقال پیامهای درد یک ناحیه به مرکز عصبی ناحیه دیگر است که به وسیله نورونهای رابط نخاعی صورت میگیرد. سردرد یک نوع درد ارجاعی است که در آن درد ناشی از تحریک گیرنده های بافتهای درون جمجمه مانند رگهای مننژ) و یا خارج جمجمه (مانند عضلات اسکلتی به سطح سر منتشر میشود. سردرد میگرنی با اسپاسم انقباض ممتد عضلات صاف دیواره سرخرگهای مغز و تنگ شدن آنها آغاز شده و در مرحله بعد با خستگی این عضلات و انبساط آنها ادامه می یابد. میگرن و سردردهای ناشی از مننژیت از نوع درون جمجمه ای و سردردهای ناشی از عفونت سینوسهای بینی و پیشانی و اختلالات چشم از نوع برون جمجمه ای هستند.
در مواردی که یک اندام قطع میشود تا مدتی درد و سایر حسهای پیکری مربوط به آن اندام باقی میمانند. علت ادامه این حسها تحریک مراکز عصبی مربوط به آن اندامهاست.
گاهی ممکن است ادامه تحریک یک راه عصبی درد باعث افزایش شدید درد شود که به آن پردردی هیپرآلژزی میگویند. افزایش حساسیت گیرنده های درد بر اثر تولید موادی مانند هیستامین و پروستاگلاندینها و تسهیل انتقال درد، علت این پدیده است. نمونه پردردی را میتوان در پوست آفتاب سوخته که در آن پایانه های درد به شدت تحریک پذیر میشوند احساس کرد.
درد نوروپاتیک به دردی گفته میشود که از آسیب تارهای عصبی و یا مراکز عصبی ایجاد شده باشد و آلودینیا دردی است که بر اثر محرکهایی ایجاد شود که به طور طبیعی بی خطر هستند؛ مثلاً هنگامی که پوست به علت تابش آفتاب حساس شده باشد با آب ولرم نیز به درد می آید.
حسهای حرارتی
گیرنده های سرما و گرما به تعداد متفاوتی در زیر پوست و اندامهای داخلی بدن قرار دارند. تعداد گیرنده های سرما در اغلب نواحی بدن چند برابر گیرنده های گرماست. اگر گرما یا سرما از حدی بیشتر شود گیرنده های درد را تحریک کرده موجب احساس درد میشوند. گیرنده های گرما و سرما نسبتاً سازش پذیرند. تحریک گیرنده های حرارتی بر اثر تغییر متابولیسم آنها صورت می گیرد. با توجه به آنکه تعداد گیرنده های حرارتی در بسیاری از نواحی پوست نسبتاً کم است تشخیص اختلافات جزئی حرارت با تحریک بخش وسیع تری از پوست بهتر صورت میگیرد. مسیر حسهای حرارتی شبیه حس درد ولی متمایز از آن است. گیرنده های گرما از نوع پایانه های دندریتی آزاد و بدون پوشش است. پیامهای گرما از طریق رشته های عصبی بدون میلین (C) منتقل میشوند. در مسیر انتقال سرما علاوه بر رشته های بدون میلین اعصاب با میلین کم (دلتا) نیز شرکت دارند. پیامهای حسهای حرارتی پس از ورود به نخاع به سمت مقابل رفته و سپس به نواحی شبکه ای ساقه مغز و بخش قاعده ای شکمی تالاموس می روند و تعداد کمی از آنها سرانجام به قشر حسهای پیکری ارسال میشوند.
چشم و حس بینایی
هر کره چشم انسان در حدود ۷ گرم وزن ۶/۵ سانتی متر مکعب حجم و ۲/۵ میلی متر قطر دارد. گیرنده های بینایی در شبکیه چشم قرار دارند. کره چشم دارای سه پرده صلبیه، مشیمیه و شبکیه است. صلبیه کدر و سفید بوده مانع عبور نور می شود؛ ولی نور از بخش جلویی صلبیه که شفاف است و قرنیه نام دارد عبور می کند و از مایع زلالیه، عدسی چشم و زجاجیه گذشته به شبکیه میرسد. چشم اغلب به یک دوربین عکاسی تشبیه میشود. مردمک مانند دیافراگم شدت نور وارد شده به چشم را تنظیم می کند. عدسی در کانون خود که بر روی شبکیه قرار دارد تصویر را می سازد. شبکیه سلولهای حساس به نور دارد و مانند فیلم عکاسی دارای موادی است که با تابش نور تجزیه می شوند. انرژی حاصل از این تجزیه گیرنده های بینایی را تحریک میکند. قرنیه و عدسی باعث ایجاد تصویر اشیاء بر روی شبکیه میشوند. مردمک، سوراخ وسط پرده عنبیه است. قطر آن با انقباض و انبساط عضلات شعاعی و حلقوی موجود در عنبیه از حدود ۱/۵ تا ۸ میلی متر تغییر کرده مقدار نور وارد شده به چشم را تنظیم می کند. تحریک اعصاب سمپاتیک باعث انقباض عضلات شعاعی و افزایش قطر مردمک میشود. تحریک اعصاب پاراسمپاتیک عضلات حلقوی را منقبض و قطر مردمک را کم میکند. عنبیه بخشی از پرده مشیمیه است که در پشت قرنیه به صورت عمودی قرار گرفته است. تصویری که از اشیاء بر روی شبکیه می افتد معکوس است؛ ولی مغز با یادگیری تصویر را به صورت طبیعی درک میکند.
عدسی چشم محدب است و میزان تحدب و در نتیجه قدرت همگرایی آن تغییر می کند تا تصویر بر روی شبکیه باقی بماند. این مکانیسم که تطابق خوانده میشود به کمک عضلات مژگانی صورت می گیرد. عدسی به وسیله الیاف کشدار به عضلات مژگانی اتصال دارد. این عضلات به صورت حلقه ای در حد فاصل مشیمیه و عنبیه به نام جسم مژگانی قرار گرفته اند و در هنگام کاهش فاصله اشیاء با چشم با انقباض خود باعث افزایش تحدب عدسی و در نتیجه افزایش قدرت همگرایی آن میشوند. عضله مژگانی به وسیله اعصاب پاراسمپاتیک منقبض شده باعث کاهش کشش الیاف آویزی بر عدسی می شوند.
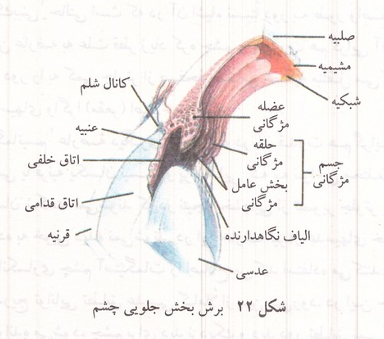
شکل ۲۲: برش بخش جلویی چشم
پرتوهای نوری که وارد چشم میشود در سطوح مختلف، بين هوا و سطح جلویی قرنیه بین سطح خلفی قرنیه و مایع زلالیه بین زلالیه و سطح جلویی عدسی و بالاخره سطح خلفی عدسی و زجاجیه دچار شکست میشود و این سطوح انکساری مانند یک عدسی واحد تصویری را ایجاد میکنند که در چشم سالم بر روی شبکیه ثابت می ماند. عدسی چشم در سنین کودکی و جوانی قابلیت انعطاف زیاد دارد و با انقباض و انبساط عضلات مژگانی به سهولت تغییر شکل میدهد.
دوربینی حالتی است که چشم نتواند اشیاء نزدیک را به وضوح ببیند. در این حالت قطر کره چشم از حد طبیعی کمتر است و با نزدیک شدن اشیاء به چشم تحدب عدسی به میزان کافی افزایش نمی یابد و در نتیجه تصویر کمی به پشت صفحه حساس شبکیه منتقل میشود. در این عارضه میتوان تصویر را به کمک عدسیهای هم گرا (محدب) بر روی شبکیه منتقل کرد.
نزدیک بینی حالتی است که در آن اشیاء نسبتاً دور به طور واضح مشاهده نمی شوند. این عارضه به علت قطر زیاد کره چشم و یا قدرت هم گرایی آن است که تصویر اشیاء دور را به کمی جلوتر از صفحه حساس شبکیه منتقل می کنند. این عارضه با عدسیهای واگرا (مقعر) اصلاح می شود.
آستیگماتیسم عارضه دیگری است که در آن قدرت هم گرایی نواحی مختلف عدسی یا قرنیه یکسان نیست و پرتوهایی که به نواحی مختلف عدسی می رسند یکسان شکسته نمیشوند که در نتیجه بخشهایی از تصویر جلوتر یا عقب تر از شبکیه افتاده به خوبی دیده نمیشوند. در این عارضه نیز از عدسیهای خاصی که دقیقاً خطای انکساری چشم آستیگمات را اصلاح میکند استفاده می کنند.
در سنین کهولت به تدریج توانایی تطابق عدسی کاملاً از بین می رود. در این حالت که پیرچشمی خوانده میشود چشم برای دید نزدیک و دید دور تطابق نمی کند و در نتیجه به عینکهای دو کانونی نیاز دارد که بخش بالایی آن برای دید دور و بخش پایینی آن برای دید نزدیک است.
در افراد مسن ممکن است عدسی چشم به علت تغییر ساختمان بعضی پروتئینهای ساختمانی آن کدر شود. این عارضه را آب مروارید می نامند. آب مروارید را با جراحی و خارج کردن عدسی چشم و قرار دادن یک عدسی مصنوعی به جای آن و یا استفاده از عدسیهای خارج چشمی علاج می کنند.
فضاهای بین قرنیه و عنبیه و عنبیه و عدسی از مایع زلالیه پر شده است. این مایع تغذیه عدسی و قرنیه را که فاقد رگ خونی هستند تأمین میکند. زلالیه از مویرگهای جسم مژگانی تراوش شده و پس از گردش در مسیر خود به وسیله مجرایی به نام کانال شلم در محل اتصال عنبیه به قرنیه به خون باز می گردد. زلالیه فشار درون کره چشم را نیز تنظیم کرده به حفظ کرویت آن کمک میکند؛ ولی افزایش غیر طبیعی فشار آن که ممکن است در برخی بیماریها مانند آب سیاه (گلوکوم) ایجاد شود خطرناک است.
فضای پشت عدسی چشم به وسیله زجاجیه که نوعی بافت پیوندی شفاف و ژله مانند است پر میشود.
شبکیه چشم
ساختمان بافتی شبکیه از یک لایه یاخته های رنگدانه دار و چند لایه نورون ساخته شده است. سلولهای لایه رنگدانه دار شبکیه، ماده سیاه رنگی به نام ملانین دارند که از انعکاس نور در کره چشم جلوگیری می کند و درون کره چشم را تاریک نگاه میدارد؛ به همین جهت در افراد زال (آلبینوس) که به صورت ارثی قادر به ساختن این ماده در بدن نیستند قدرت بینایی کمتر از افراد عادی است. لایه رنگدانه دار مقداری ویتامین A نیز در خود ذخیره میکند. نورونهای استوانه ای (میله ای) و مخروطی لایه اصلی حساس نسبت به نور را میسازند. در مرکز شبکیه ناحیه کوچکی به نام لکه زرد وجود دارد که در آن فقط نورونهای مخروطی یافت می شود. در نواحی دورتر از لکه زرد به تدریج از تعداد نورونهای مخروطی کاسته شده بر تعداد نورونهای استوانه ای افزوده میشود. در کل شبکیه چند میلیون نورون مخروطی و بیش از ۱۰۰ میلیون نورون استوانه ای یافت میشود.
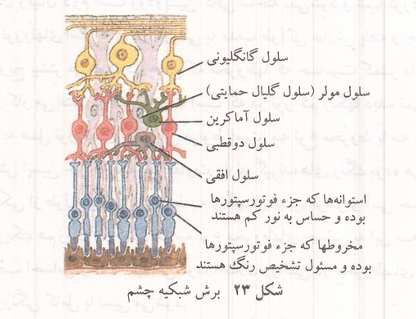
شکل ۲۳: برش شبکیه چشم
ناحیه دیگری در شبکیه به نام نقطه کور وجود دارد که در آن هیچ گیرنده ای وجود ندارد؛ بنابراین تصویری که در آن ناحیه می افتد دیده نمی شود. نقطه کور محلی است که آکسونهای بینایی با یکدیگر جمع شده به صورت عصب از کره چشم خارج میشود. گیرنده های نوری استوانه ای و مخروطی با نورونهای دو قطبی و نورونهای دو قطبی با نورونهای عقده ای سیناپس میسازند و آکسونهای نورونهای عقده ای عصب دوم مغز را که عصب بینایی است تشکیل می دهند. در شبکیه دو نوع نورون بازدارنده افقی و آماکرین در بین گیرنده ها و نورونهای دو قطبی و بین دو قطبیها و چند قطبیها دیده میشود. هر گیرنده نوری دارای یک قطعه خارجی است که در درون آن صدها تیغه یا غشای نازک محتوی رنگدانه های بینایی وجود دارد. این رنگدانه ها در نورونهای استوانه ای رو دو پسین خوانده میشود. رو دو پسین بر اثر تابش نور به دو ماده اپسین و رتینال تجزیه می شود و رنگ آن از قرمز به زرد کم رنگ تغییر می یابد. این تجزیه تغییراتی را در پتانسیل غشای نورونهای شبکیه به وجود میآورد که سرانجام به ایجاد پتانسیل عمل در سلولهای عقده ای منجر میشود. بر اثر کمبود شدید ویتامین A که برای ساخته شدن رتینال لازم است رو دو پسین کافی ساخته نمیشود و شب کوری ایجاد می گردد. نورونهای استوانه ای در تاریکی به مدت طولانی سازش یافته و حساسیت آنها به تدریج بیشتر میشود در حالی که مخروطها که حساسیت کمتر دارند در نور کم از کار می افتند. به همین جهت است که در نور کم رنگها دیده نمی شوند.
رنگ بینی به عمل نورونهای مخروطی مربوط است. سه نوع مخروط با سه رنگدانه که در بخش اپسین خود با یکدیگر تفاوت دارند گیرنده های رنگ بوده هر کدام نسبت به یکی از طول موجهای مربوط به رنگهای سبز قرمز و آبی حساسیت دارند. تحریک هم زمان و یکسان هر سه نوع مخروطهای حساس به این سه رنگ اصلی موجب احساس رنگ سفید میشود. اختلال وراثتی در مخروطهای شبکیه باعث کوررنگی کامل یا نسبی می شود.
فرد با دید طبیعی رنگی تری کرومات است. افرادی که فقط یک یا دو نوع مخروط داشته باشند به ترتیب مونوکرومات و دی کرومات خوانده می شوند. در حدود ۸ درصد مردان و ۴ درصد زنان سفید پوست دید رنگی غیر طبیعی (کوررنگی نسبی یا کامل دارند. ژن ناقل این عارضه وراثتی بر روی کروموزوم X قرار دارد و به همین جهت است که کوررنگی در مردان بیش از زنان است.
میدان دید و پریمتری
میدان دید به ناحیه ای گفته میشود که هر چشم در یک لحظه معین میبیند. یک نیمه این میدان به سمت بینی و نیمه دیگر به به سمت گوش قرار گرفته است. با ابزاری به نام پریمتر میدان دید را مشخص می کنند. برای رسم میدان بینایی فرد یک چشم خود را میبندد و با چشم دیگر مستقیماً به یک نقطه در جلوی چشم خیره میشود. سپس یک شعاع کوچک نور و یا یک شیء کوچک در تمام نواحی بینایی حرکت داده میشود. به این ترتیب چنانچه فرد نقاط کور اسکو توم در میدان بینایی داشته باشد مشخص می گردد.
مسیر حسی و مرکز بینایی
تارهای عصبی نیمی از شبکیه هر چشم که در سمت بینی قرار دارند. متقاطع شده پس از پیوستن به تارهایی که از نیمه سمت گوش آمده اند به هسته زانویی خارجی تالاموس میرسند و در آنجا با نورونهای دیگری که به کورتکس بینایی اولیه منتهی میشوند سیناپس میسازند. آکسونهای نیمه های بیرونی شبکیه سمت گوشها در همان سمت باقی میمانند و به تالاموس طرف خود می روند. با توجه به مسیر بینایی در فردی که به جلو نگاه می کند نیمکره راست پیامهای نیمه چپ میدان بینایی و نیمکره چپ پیامهای نیمه راست میدان بینایی را دریافت میکند. راه عصبی بینایی تارهایی را به دو برجستگی بالایی مغز میانی و هسته های دیگری از مغز میانی و هسته فوق کیاسمایی هیپوتالاموس می فرستد که در در فعال کردن انعکاس تغییر قطر مردمک بر اثر نور و تنظیم حرکات سریع چشمها و راه اندازی ریتمهای شبانه روزی بدن نقش دارند. در هر نیمکره مخ هسته زانویی خارجی تالاموس که در واقع هسته زانویی جانبی - پشتی آن است نیمی از پیامهای بینایی هر دو چشم را دریافت میکند و آنها را به کورتکس پس سری می فرستد.
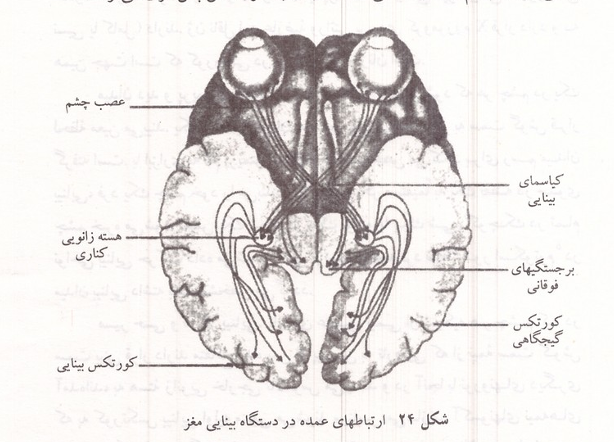
شکل ۲۴: ارتباطهای عمده در دستگاه بینایی مغز
قشر بینایی مانند سایر مراکز حسی شامل قشر اولیه و قشر ارتباطی یا ثانویه است. قشر اولیه بینایی که قشر مخطط نیز خوانده میشود در بخش خلفی تر و در ناحیه شیار کالکارین مغز قرار دارد. قشر ارتباطی بینایی کمی جلوتر است و پیامهای بینایی از قشر اولیه به این ناحیه و سپس به بخشهایی از قشر گیجگاهی و آهیانه رفته تجزیه و تحلیل و درک میشوند. قشر اولیه بینایی مانند اغلب نواحی قشر مخ از شش لایه نورون ساخته شده که به صورت چندین میلیون ستون عمودی سازمان یافته اند. هر ستون یک واحد عملی با صدها نورون است که اطلاعات دریافتی را پردازش و رمزیابی می کند. هر واحد در قشر اولیه فقط بخش کوچکی از میدان بینایی را می بیند و ادراک بینایی کلی به کمک قشر ارتباطی بینایی صورت می گیرد که اطلاعات واحدهای عملی را با یکدیگر تلفیق می کند.
اطلاعات قشر اولیه بینایی در دو مرحله تجزیه و تحلیل و درک میشود. مرحله اول در ناحیه ارتباطی بینایی یا پیش مخطط است که بدون فاصله در جلو قشر مخطط قرار دارد. مرحله بعدی در دو ناحیه دیگر واقع در قشر ارتباطی آهیانه ای و قشر گیجگاهی صورت میگیرد که رمزگردانی را کامل کرده باعث ادراک کامل پیامهای بینایی میشود. آسیب دیدن دو طرفی کامل قشر اولیه بینایی باعث نابینایی هر دو چشم میشود. آسیب دیدن نواحی ارتباطی بینایی به اختلالاتی منجر می شود که با نام کلی ادراک پریشی بینایی خوانده میشوند. ادراک پریشی ناتوانی در شناسایی و درک محرکهاست بدون آنکه فرد بیمار دچار ناهنجاریهای ذهنی و فکری باشد. در این حالت احساس اولیه وجود دارد؛ ولی ادراک حس صورت نمی گیرد. یکی از نمونه های ادراک پریشی بینایی ناتوانی در شناسایی قیافه هاست. در این حالت فرد از شناسایی چهره آشنایان خود ناتوان است.
دید دوچشمی و میدان بینایی
چشمهای انسان با هم حرکت می کنند. مزیت دید دو چشمی این است که میدان دید را تقریباً ۲۰۰ درجه افزایش میدهد. در حالی که میدان دید مشترک چشمهای راست و چپ از حدود ۱۴۰ درجه بیشتر نیست. ضمناً دو تصویری که چشمها ایجاد میکنند کمی با هم تفاوت دارند و انطباق نسبی آنها با یکدیگر باعث دید سه بعدی می شود.
گوش و حس شنوایی
صدا از ارتعاش اجسام تولید میشود که مولکولهای هوا را فشرده و در آنها موجی تولید می کند که این موج با سرعت کمی بیش از ۳۰۰ متر در ثانیه در اطراف پخش می شود. صداها از نظر زیروبمی و شدت و طنین متفاوت اند. زیروبم بودن صدا به بسامد (فرکانس) ارتعاش مربوط است و با واحد هرتز، یعنی تعداد دور در ثانیه اندازه گیری میشود. شدت صدا بلندی آن است و صداهای شدیدتر امواج بلندتری ایجاد می کند. طنین ویژگیهایی است که نوع و ماهیت صوت را مشخص می کند. دستگاه شنوایی انسان نسبت به صداهایی که بسامد آنها بین ۲۰ تا ۲۰ هزار هرتز باشد حساسیت دارد. با افزایش سن به تدریج توانایی دستگاه شنوایی برای شنیدن فرکانسهای بالا کاهش مییابد. ارتعاش مربوط به صدا به وسیله لاله گوش و مجرای شنوایی به پرده صماخ می رسد و پرده مذکور را با ا با همان بسامد مرتعش میکند.
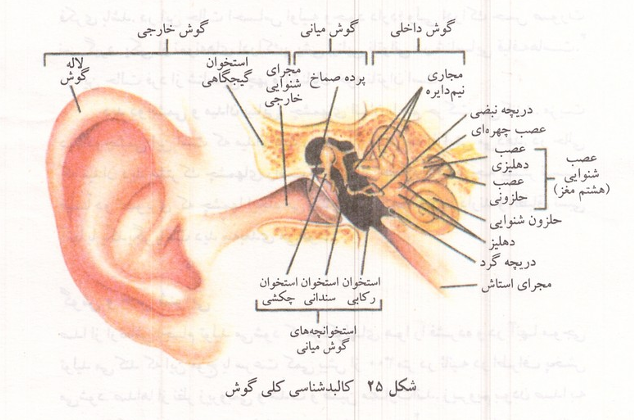
شکل ۲۵: کالبدشناسی کلی گوش
ارتعاشات پرده صماخ در گوش میانی به وسیله استخوانهای چکشی ، سندانی و رکابی تقویت میشوند و به دریچه بیضی که بسیار کوچک تر از پرده صماخ است و سپس به مایع پری لنف حلزون گوش داخلی منتقل میشوند. این مایع به علت وجود دریچه گردی در انتهای دیگر حلزون میتواند امواج صدا را هدایت کرده بخشی از غشای پایه را حرکت دهد؛ به این ترتیب با فرورفتن دریچه بیضی به سوی گوش داخلی دریچه گرد به طرف گوش میانی برآمده میشود.
استخوانهای چکشی سندانی و رکابی کوچک ترین استخوانهای موجود در بدن هستند و طول استخوان چکشی از ۶ میلی متر تجاوز نمی کند. این استخوانها شدت ارتعاش پرده صماخ را ۲۰ تا ۳۰ برابر افزایش میدهند و به دریچه بیضی منتقل می کنند. دو عضله کوچک اسکلتی به نام عضلات صماخی و رکابی در گوش میانی وجود دارد که انقباض عضله اول استخوان چکشی را به داخل کشیده و ارتعاش پرده صmaخ را کاهش میدهد و انقباض عضله دوم استخوان رکابی را به سمت خارج حرکت می دهد. انقباض این عضلات به صورت انعکاسی در هنگام شنیدن صداهای شدید و با فرکانس بالا صورت میگیرد و گوش داخلی را از گزند این گونه اصوات حفظ میکند. با وجود این به کار افتادن این انعکاس بیش از یک دهم ثانیه زمان لازم دارد و به همین جهت نمیتواند گیرنده های شنوایی را از آسیب صداهای شدید و کوتاه مدت مانند صدای انفجار محافظت کند.
مجرا یا شیپور استاش به مجرایی گفته میشود که گوش میانی یا صندوق صmaخ را به عقب حفره حلق مربوط میکند. هوا از راه این مجرا وارد گوش میانی می شود و اختلاف فشار احتمالی بین دو طرف پرده صماخ را برطرف می کند. اگر فشار هوا در گوش میانی با فشار هوای خارج برابر نباشد ارتعاش پرده صماخ به خوبی صورت نمی گیرد. چنین حالتی در مسافران هواپیما در هنگام فرود پدید می آید.
گیرنده های حس شنوایی در بخشی از ساختار حلزونی شکل گوش داخلی قرار دارند. برش حلزون گوش داخلی وجود سه مجرای طویل را در آن نشان می دهد که مجاری ،دهلیزی میانی حلزون غشایی و صماخی خوانده می شوند. مجرای میانی از مایعی به نام آندولنف و مجاری دهلیزی و صماخی از مایع پری لنف پر شده اند. دیواره مجرای میانی که در طرف مجرای صماخی قرار گرفته است غشای قاعده ای نام دارد. حرکت مایعات گوش داخلی، غشای پایه و در نتیجه یاخته های مژه دار را که گیرنده های شنوایی بوده بر روی غشای پایه قرار دارند جابه جا می کند و یاخته های مذکور را در بین غشاهای پایه و پوشاننده که به فاصله کمی در بالای یاخته های مژه دار هستند تحریک میکند. تراکم یون پتاسیم در آندولنف بسیار بیشتر از پری لنف است و خمیدگی مژه ها باعث باز شدن کانالهای پتاسیم در غشای این یاخته ها و در نتیجه دپولاریزه شدن و تحریک آنها می شود. صداها با بسامدهای مختلف بخشهای متفاوت غشای پایه را تحریک می کنند. به طور کلی صداهای زیر قسمتهای نزدیک به قاعده حلزون و صداهای بم قسمتهای نزدیک به رأس حلزون را مرتعش میکنند. اختلاف زمانی رسیدن صدا به دو گوش موجب تشخيص جهت صدا میشود.
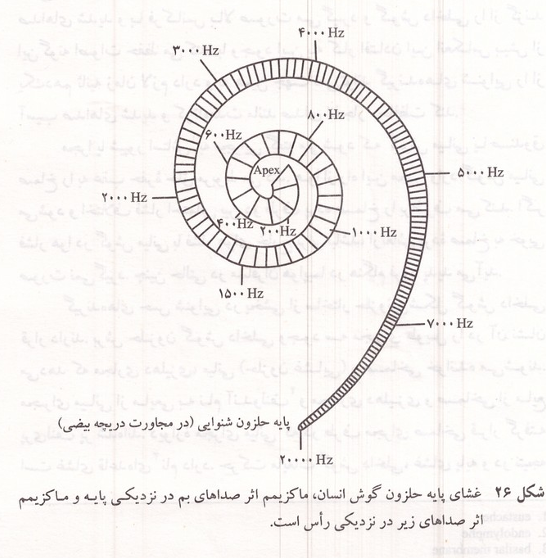
شکل ۲۶: غشای پایه حلزون گوش انسان. ماکزیمم اثر صداهای بم در نزدیکی پایه و ماکزیمم اثر صداهای زیر در نزدیکی رأس است.
مسیر و مرکز حس شنوایی
آکسون اولین دسته نورونهایی که از بخش حلزونی گوش به مغز می آیند به هسته های حلزونی پشتی و شکمی bصل النخاع می رسد. پیامهای شنوایی از بصل النخاع به دو برجستگی پایینی مغز میانی که مرکز انعکاسهای شنوایی است و از آنجا به هسته زانویی میانی تالاموس و سرانجام به قشر اولیه شنوایی در قطعه گیجگاهی و داخل شیار جانبی مغز میروند. پیامهای هر گوش به هر دو نیمکره مغز منتقل می شوند؛ ولی پیامهایی که از هر گوش به نیمکره مقابل مغز می روند بیشترند. پیامهای شنوایی در مسیر خود اطلاعاتی را به مخچه و تشکیلات تورینه ای مغز می فرستند.
آکسونهای نورونهای قشر اولیه شنوایی به قشر ارتباطی شنوایی واقع در بخش فوقانی قطعه گیجگاهی ختم میشوند. هر یک از نواحی قشر اولیه شنوایی پیامهای مربوط به صداهای دارای بسامد خاص را دریافت میدارد. آسیب دیدن دو طرفی قشر اولیه شنوایی در انسان باعث ناشنوایی میشود؛ ولی اگر آسیب منحصر به یک نیمکره باشد اثر چندانی در شنوایی نخواهد داشت و علت آن چنان که گفته شد این است که پیامهای هر گوش به هر دو نیمکره مخ میرسد. با این حال در چنین وضعی تشخیص جهت صوت مشکل است؛ زیرا تمیز جهت صدا با اختلاف زمان جزئی در رسیدن پیامهای صوتی به دو نیمکره مخ مربوط است. آسیب دیدن نواحی ارتباطی شنوایی به تنهایی در قدرت شنیدن و تمیز صداهای شدید و ضعیف از یکدیگر اثر ندارد؛ ولی در این حالت معنی و مفهوم صداهای شنیده شده درک نمیشود. ضایعات ناحیه ورنیکه واقع در بخش پشتی و فوقانی لوب گیجگاهی که بخشی از مراکز ارتباطی شنوایی است باعث ادراک پریشی شنوایی و در نتیجه نوعی زبان پریشی حسی می گردد. در این حالت با آنکه فرد به روانی سخن میگوید جملات او اغلب بدون معنی و غیر منطقی است.
با وجودی که پیامهای شنوایی از هر دو گوش به صورت مشابه و البته با برتری سمت مقابل به هر دو نیمکره مغز میرسند. ولی تخصص نیمکره ها در پردازش اطلاعات شنوایی با یکدیگر متفاوت است. ناحیه ورنیکه که در پردازش پیامهای شنوایی مربوط به گفتار فعال است در نیمکره چپ نسبت به بخش مشابه خود در نیمکره راست کارایی بیشتر دارد؛ در حالی که ناحیه ورنیکه در نیمکره راست در پردازش آهنگهای موسیقی و شدت و ارتفاع صدا و لحن کلام تواناتر است. در این گونه موارد باید به انعطاف پذیری و قابلیت سازمان دهی مراکز عصبی نیز توجه داشت. چنان که در موسیقی دانها نواحی شنوایی مربوط به صداهای موزون بزرگ تر و در نوازندگان ویولن نواحی حسهای پیکری انگشتانی که در نواختن ویولن شرکت دارند وسیع تر است. مخچه نیز در موسیقی دانها نسبت به افراد دیگر بزرگ تر است که علت آن احتمالاً تمرین و اکتساب حرکات ظریف و دقیق انگشتان است.
گوش و احساس دهلیزی
احساس دهلیزی همراه با حسهای بینایی و لامسه در حس تعادل شرکت دارد و از گیرنده های بخش دهلیزی گوش داخلی منشأ می گیرد. این احساس باعث آگاهی از حرکت سر و بدن میشود و به صورت خودکار در حفظ تعادل راست نگه داشتن سر و تنظیم حرکات چشم شرکت دارد. دستگاه دهلیزی شامل سه مجرای نیم دایره ای و دو کیسه به نامهای او تریکول و ساکول است که در گوش داخلی در کنار بخش حلزونی قرار گرفته اند.
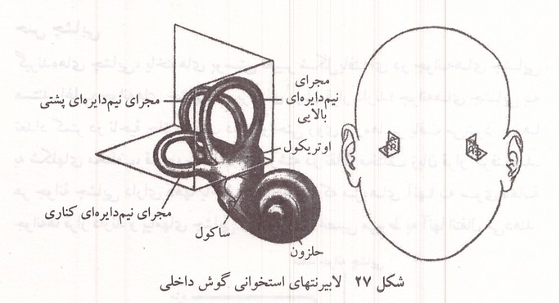
شکل ۲۷: لابیرنتهای استخوانی گوش داخلی
گیرنده های احساس دهلیزی در هنگام حرکت بدن یا سر به یک طرف تحریک میشوند. در دیواره کیسه های اوتریکول و ساکول دو برجستگی وجود دارد که در آنها در یک توده ژلاتینی تعداد زیادی سلولهای حسی مژه دار و بلورهای کربنات کلسیم سنگ گوش یا اتولیت یافت می شود. حرکت به یک طرف باعث برخورد بلورها به مژه ها و تحریک گیرنده ها می شود. در مجاری نیم دایره ای نیز که در سه جهت مختلف قرار گرفته اند یاخته های مژه دار وجود دارد که بر اثر حرکت آندولنف موجود در این مجاری تحریک میشوند.
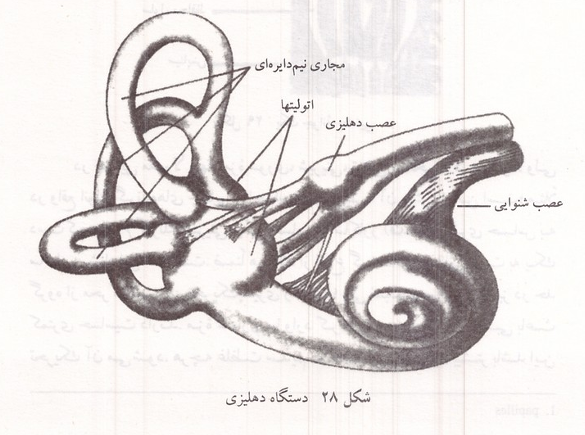
شکل ۲۸: دستگاه دهلیزی
تارهای عصبی مربوط به گیرنده های احساس دهلیزی همراه با تارهای شنوایی، زوج هشتم اعصاب مغز را میسازند؛ ولی مسیر آنها متفاوت است. پیامهای احساس دهلیزی به مخچه و از آنجا به نخاع و تنه مغزی در قشر گیجگاهی منتقل میشوند. از این مسیر اطلاعاتی به تنه مغزی و هسته های زوجهای سوم چهارم و ششم اعصاب مغز که حرکات کره چشم را تنظیم میکنند میرود. این اطلاعات در هنگام حرکت باعث هماهنگی حرکات چشم با حرکات سر و ثابت ماندن تصاویر بر روی شبکیه می شود.
حس چشایی
گیرنده های چشایی یاخته های پوستی تغییر شکل یافته ای در جوانه های چشایی هستند. اغلب جوانه های چشایی در پرزهای زبان قرار دارند؛ جوانه های چشایی به تعداد کمتر در ناحیه حلق سقف دهان و حتی روی لوزه ها نیز یافت میشود. پرزها به شکلهای مختلف ،قارچ برگ رگ جام و رشته در نقاط مختلف زبان قرار گرفته اند. هر جوانه چشایی دارای دهها یاخته مژه دار است که مژه های آنها به سوی دهانه جوانه ها قرار دارند و پیامهای چشایی را به تارهای عصبی مربوط به آنها انتقال میدهند.
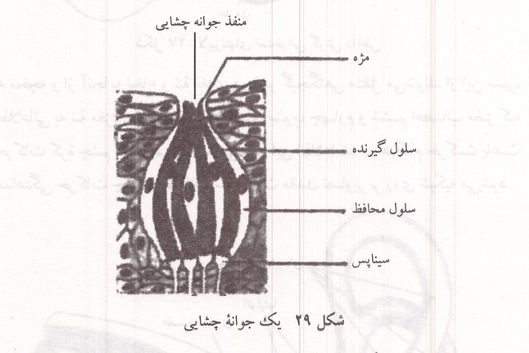
شکل ۲۹: یک جوانه چشایی
در چشایی معمولاً چهار مزه شوری شیرینی ترشی و تلخی ذکر می شود؛ ولی در واقع انواع گیرنده های چشایی و احساسهای مربوط به آن بیش از این است؛ مثلاً دست کم دو نوع گیرنده شیرینی یکی حساس به ساکارز (قند) و دیگری حساس به ساخارین شناسایی شده است. ضمناً هر یک از انواع گیرنده های چشایی نسبت به یک گروه از محرکها بیشترین تحریک پذیری را دارند؛ ولی نسبت به سایر مزه ها نیز در حد کمتری حساسیت دارند. مزه شوری با وارد کردن سدیم از غشای عصبی باعث تحریک آن میشود. هر چه غلظت سدیم در دهان و روی زبان بیشتر باشد این تحریک شدیدتر خواهد بود. به طور کلی حساسیت نواحی جلو و نوک زبان به شیرینی و شوری بیشتر است؛ در حالی که کناره های زبان به ترشی و عقب زبان و ناحیه حلق به تلخی حساس تر است.
مزه دیگری که به اومامی واژه ژاپنی به معنی لذیذ شهرت دارد مزه ای است که از عصاره گوشت حس می شود و با مزه های چهارگانه قبلی تفاوت دارد. این مزه احتمالاً با تحریک یکی از گیرنده های گلوتامات ارتباط دارد. ترکیب دو ماده مختلف در دهان ممکن است باعث تغییر در تحریک گیرنده ها شود، چنان که پروتئینی به نام میراکولین که در نوعی میوه ناحیه غرب افریقا وجود دارد گیرنده های شیرینی را طوری تغییر میدهد که مواد ترشی باعث تحریک آنها میشود؛ در نتیجه پس از آغشته کردن زبان به این پروتئین مواد اسیدی مزه شیرین پیدا میکنند. چشایی در انتخاب غذا نقش مهمی دارد. اغلب غذاهای طبیعی شیرین بدون خطر و انرژی زا و بسیاری از مواد تلخ سمی هستند. کاهش سدیم در بدن میل به خوردن نمک و کاهش هیدراتهای کربن در بدن میل به خوردن مواد شیرین را افزایش میدهد. در حیواناتی که غدد فوق کلیوی آنها را خارج کرده اند به سرعت از نمک موجود در بدن کاسته میشود. این حیوانات ولع زیادی به خوردن نمک پیدا میکنند و آب شور را بر آب شیرین ترجیح میدهند. تزریق انسولین به حیوانات موجب میشود تا از بین مواد غذایی مختلف به مواد شیرین تمایل نشان دهند. به این ترتیب چشایی در حفظ تعادل مواد در بدن نقش مؤثری دارد.
مسیر اعصاب چشایی
تعدادی از شاخه های حسی سه جفت اعصاب مغزی پیامهای چشایی را به مغز میبرند. گیرنده های چشایی جلو و وسط زبان به وسیله اعصاب هفتم مغز (چهره ای) و گیرنده های عقب زبان و حلق به وسیله شاخه های حسی اعصاب نهم زبانی - حلقی و دهم (واگ) بصل النخاع منتقل می شوند و از آنجا به پل مغز رفته به وسیله مسیرهای موازی با اعصاب پیکری ناحیه دهان و زبان به تالاموس و سرانجام به مرکز قشری لامسه در بخش آهیانه ای مغز ختم می شوند. مرکز چشایی در قشر مخ کمی عقب تر از مرکز حسهای پیکری ناحیه دهان و زبان قرار گرفته است. از مسیر حس چشایی پیامهایی به هیپوتالاموس و همچنین به هسته های بزاقی بصل النخاع ارسال میشود که چشایی را با مراکز گرسنگی و سیری در هیپوتالاموس مربوط میسازند و در انعکاس ترشح بزاق شرکت میکنند. چشایی بسیار سازش پذیر است. بخشی از این سازش در گیرنده ها و بخش دیگر در مراکز عصبی چشایی صورت می گیرد. در سالمندان حساسیت چشایی مانند حساسیت سایر حواس کاهش می یابد و تعداد جوانه های چشایی از حدود ۱۰ هزار در نوجوانی به حدود ۷ هزار در شصت سالگی تقلیل پیدا میکند. به همین جهت است که افراد سالمند معمولاً به غذاهای ادویه دار بیشتر علاقه نشان میدهند.
حس بویایی
بویایی حس شیمیایی دیگری است که همراه با چشایی در تشخیص طعم و مزه غذاها شرکت میکند و به وسیله آن واکنشهای مختلف رفتاری سازمان داده میشود. بویایی در انسان در مقایسه با بسیاری از حیوانات ضعیف است. گیرنده های بویایی نورونهای حسی دو قطبی مژه داری هستند که در بین یک بافت ترشحی قرار گرفته اند. مژه های این نورونها انشعابات ریزدندریتهای آنها هستند و در ترشحات مخاطی سقف بینی آویزان اند. آکسونهای گیرنده های بویایی پس از عبور از سوراخهای استخوان غربالی در کف جمجمه وارد پیاز بویایی شده در آنجا با دندریتهای نورونهای میترال سیناپس میسازند. سوراخهای بینی به مخاط بویایی در عقب و بالای نرم کام بخش خلفی سقف دهان ختم میشوند که در آن میلیونها نورون گیرنده بویایی یافت می شود. هر کدام از این نورونها ۶ تا ۸ زایده دندریتی نازک مژه مانند دارند که مواد شیمیایی بودار بر آنها اثر می کنند.
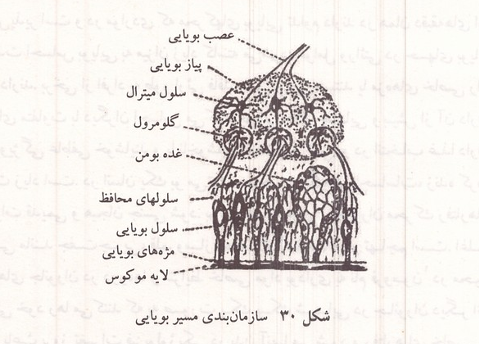
شکل ۳۰: سازمان بندی مسیر بویایی
آکسونهای نورونهای میترال به قشر مخ ختم میشوند. رشته های حس بویایی اولین زوج اعصاب مغز را میسازند. علاوه بر آن تعدادی از شاخه های حسی عصب سه شاخه زوج پنجم اعصاب مغز نیز در مخاط زرد بینی پخش میشوند. این تارها در احساس درد ناشی از اثر مواد شیمیایی آسیب رسان مانند آمونیاک و در راه اندازی انعکاس عطسه شرکت دارند. مرکز حس بویایی در قشر مخ بخشی از دستگاه کناری (سیستم لیمBیک) مغز را تشکیل میدهد و در جلو بخش گیجگاهی و پایین بخش پیشانی قرار گرفته است. این نواحی با هیپوتالاموس و مرکز چشایی ارتباط نزدیک دارند.
انواع گیرنده های بویایی و طبقه بندی بوهایی که در آنها اثر می کنند هنوز به خوبی روشن نشده است. صدها بوی مختلف وجود دارد ولی معمولاً هفت نوع بوی اصلی در نظر میگیرند که به اسامی کلی بوهای کافور ،مشک، گل، نعناع، اتر، زننده و گندیده نام گذاری میشوند. هر یک از انواع مواد شیمیایی بوداری که در مایع مخاط زرد بینی حل میشوند در مژه های گروه خاصی از گیرنده ها بیشترین اثر را دارند؛ ولی اکثر گیرنده های بویایی نسبت به بیش از یک نوع بو حساسیت دارند. بویایی بسیار سازش پذیر است و در مواردی که محرکهای بویایی تداوم دارند در همان دقیقه های اول از شدت احساس بویایی به میزان زیاد کاسته میشود. عوامل وراثتی در حسهای بویایی تأثیر دارند. برخی از افراد به طور ارثی فاقد حس بویایی هستند یا مزه های خاصی را به گونه ای متفاوت با دیگران احساس میکنند. بویایی مانند چشایی و بیش از آن دارای یک ویژگی عاطفی خوشایند و یا ناخوشایند است و از این رو در انتخاب غذا دارای اهمیت زیاد است. در انسان یک بو میتواند موجب برانگیختن احساسات، زنده کردن خاطرات قدیمی و هیجان جنسی شود. بویایی در بسیاری از جانوران محرک رفتارهای خاصی مانند جفت جویی قلمروسازی اعلام آماده باش و تهاجم است. اغلب گونه های جانوران در دوره ها و شرایط خاصی مواد بوداری به نام فرومون در محیط زندگی خود رها میکنند که به صورت یک پیک شیمیایی در جانوران دیگر اثر کرده باعث بروز تغییرات فیزیولوژیکی در بدن آنها میشود و رفتارهای خاصی را پدید می آورد؛ مثلاً در بسیاری از پستانداران بوی یک جنس از طریق اثر در هیپوتالاموس و هیپوفیز پستاندار متعلق به جنس دیگر باعث تسریع در بلوغ می شود.
مسیرهای عصبی حس بویایی
پیامهای ناشی از تحریک گیرنده های بویایی ابتدا به پیاز بویایی و پس از آن به بخشهای مختلفی از مغز منتقل می شود. بخشی از این پیامها به تالاموس و سپس کورتکس پیش پیشانی میروند و پس از پردازش به وسیله حافظه بویایی شناسایی میشوند. بخشی دیگر به دستگاه کناری (لیمBیک) رفته با فعالیت بخشهایی از این سیستم به ویژه هیپوکامپ و بادامه پردازش میشوند و می توانند باعث یادآوری وقایع گذشته و بروز حالات هیجانی مربوط به آنها گردند و خاطرات خوشایند یا ناخوشایند را تداعی کنند. پیامهایی نیز به هیپوتالاموس و مراکز گرسنگی و سیری میروند که در انتخاب غذا میل به غذاهای خاص و بی میلی و تنفر نسبت به برخی دیگر نقش دارند.
رسانههای تکمیلی فصل
پادکست
ویدیو
آزمونک فصل هفتم (سوالات تشریحی)
دانش خود را بر اساس مطالب این فصل بسنجید.
۱. ماهیت پیامهای عصبی در تمام راههای حسی (مثلاً بینایی و شنوایی) چیست؟ و چه عاملی باعث تفاوت درک این حسها (مثلاً درک صدا در برابر درک نور) میشود؟
نمایش پاسخ
پاسخ: ماهیت پیام در همه راههای حسی یکسان و به صورت **امواج عصبی (پتانسیلهای عمل)** است.
آنچه باعث تفاوت در ماهیت پدیدههای حسی میشود، **محلی از دستگاه عصبی مرکزی است که هر راه حسی به آن ختم میشود**. (مثلاً پیامی که به مرکز بینایی میرود، نور و پیامی که به مرکز شنوایی میرود، صدا درک میشود).
۲. پدیده «سازش پذیری» (Adaptation) در گیرندههای حسی را تعریف کنید. کدام گیرندهها کمترین سازشپذیری را دارند؟
نمایش پاسخ
پاسخ: سازشپذیری یعنی هنگامی که محرکی به طور مداوم در گیرنده اثر میکند، به تدریج از **فرکانس پیامهای ارسالی** آن کاسته میشود.
سازشپذیری گیرندههای **درد** و گیرندههای **شیمیایی** (مانند چشایی و بویایی) از سایر گیرندهها کمتر است.
۳. مسیر عمومی اغلب پیامهای حسی برای رسیدن به قشر مخ چگونه است؟ کدام حس از این مسیر تبعیت نمیکند؟
نمایش پاسخ
پاسخ: اغلب پیامهای حسی ابتدا به **تالاموس** میروند و سپس به مراکز اختصاصی خود در قشر مخ انتقال مییابند.
حس **بویایی** در مسیر خود از تالاموس نمیگذرد.
۴. «قانون بل-ماژندی» (Bell-Magendie Law) در مورد ریشههای نخاعی چیست؟
نمایش پاسخ
پاسخ: این قانون بیان میکند که **ریشههای شکمی (قدامی)** نخاع (که از نیمه جلویی خارج میشوند) از تارهای **حرکتی** ساخته شدهاند و **ریشههای پشتی (خلفی)** نخاع (که از نیمه خلفی خارج میشوند) از تارهای **حسی** ساخته شدهاند.
۵. «عقده نخاعی» (عقده شوکی) چیست و محل آن کجاست؟
نمایش پاسخ
پاسخ: عقده نخاعی، یک برجستگی در هر **ریشه پشتی** در مجاورت نخاع است که **اجسام یاختهای (سوما) نورونهای حسی** نخاع را در خود جای داده است.
۶. «دم اسبی» (Cauda Equina) چیست و چگونه تشکیل میشود؟
نمایش پاسخ
پاسخ: اعصاب کمری، خاجی و دنبالچهای تقریباً به صورت عمودی از انتهای نخاع خارج شده و یک دسته تار عصبی را به وجود میآورند که به آن دم اسبی گفته میشود (زیرا نخاع در دومین مهره کمر تمام میشود ولی اعصاب تا پایین ستون مهرهها ادامه مییابند).
۷. چرا قطع نخاع (بر اساس متن) هیچگاه ترمیم نمیشود؟
نمایش پاسخ
پاسخ: انتهای نخاع (مخروط نخاع) به وسیله یک رشته پیوندی به استخوان دنبالچهای چسبیده است. به همین جهت اگر نخاع قطع شود، **بین دو قسمت قطع شده فاصلهای میافتد** (و بافت پیوندی آن را پر میکند) که این پدیده یکی از علل عدم ترمیم آن است.
۸. نقش شاخهای پشتی (خلفی) و شاخهای شکمی (قدامی) ماده خاکستری نخاع چیست؟
نمایش پاسخ
پاسخ:
- **شاخ پشتی (خلفی):** عمل **حسی** دارد و پیامهای حسی (پوستی، عضلانی و احشایی) را دریافت میکند.
- **شاخ شکمی (قدامی):** نقش **حرکتی** دارد و محل تجمع اجسام سلولی نورونهای حرکتی عضلات اسکلتی است.
۹. «درماتوم» (Dermatome) چیست؟
نمایش پاسخ
پاسخ: تارهای حسی هر یک از اعصاب نخاعی، پیامهای بخش معینی از پوست را به نخاع میبرد که به آن ناحیه پوستی، درماتوم گفته میشود.
۱۰. تفاوت «حسهای پیکری» (Somatic) و «حسهای ویژه» (Special) چیست؟
نمایش پاسخ
پاسخ:
- **حسهای پیکری:** مجموعه حسهایی که باعث آگاهی از اثر محرکها در **پوست و اندامهای داخلی** میشوند (مانند لامسه، فشار، گرما، سرما، درد و حس جنبشی).
- **حسهای ویژه:** شامل **بینایی، شنوایی، بویایی و چشایی** هستند.
۱۱. تفاوت گیرندههای «دوک عضلانی» و گیرندههای «گلژی» در چیست؟
نمایش پاسخ
پاسخ:
- **دوک عضلانی:** در درون عضلات اسکلتی قرار دارد و گیرندههای آن حساس به **کشیدگی عضله** هستند.
- **گیرنده گلژی:** در زردپیهای دو سر عضله قرار دارد و در هنگام **انقباض عضله** تحریک میشود.
۱۲. دو مسیر اصلی بالارونده حسهای پیکری در نخاع کدامند و هر کدام چه حسهایی را منتقل میکنند؟
نمایش پاسخ
پاسخ: ۱. **راه ستونهای پشتی (خلفی):** این راه سریعتر (رشتههای قطور میلیندار) است و حسهای **لامسه دقیق**، **احساس وضعیت مفصلها**، **درک فشار** و **لرزش و ارتعاش** را منتقل میکند.
۲. **راه ستونهای قدامی و جانبی (اسپینوتالامیک):** این راه حسهای **درد**، **گرما و سرما**، **خارش و قلقلک**، **حسهای جنسی** و **لامسه غیر دقیق** را منتقل میکند.
۱۳. محل تقاطع (عبور به سمت مقابل) دو راه اصلی حسهای پیکری (ستون خلفی و اسپینوتالامیک) در کجاست؟
نمایش پاسخ
پاسخ:
- **راه ستون خلفی (لامسه دقیق):** نورونها در همان سمت نخاع بالا رفته و در **بصلالنخاع** تقاطع میکنند.
- **راه اسپینوتالامیک (درد و حرارت):** پیامها پس از رسیدن به نخاع، بلافاصله به سمت دیگر **نخاع** رفته و سپس بالا میروند.
۱۴. «قانون براون-سکارد» (Brown-Séquard Syndrome) در مورد قطع نیمی از نخاع چیست؟
نمایش پاسخ
پاسخ: اگر یکی از دو نیمه چپ یا راست نخاع قطع شود، در اندامهای پایین محل قطع، **حس لامسه همان طرف** و **حسهای حرارتی و درد نیمه مقابل** از بین میرود (به دلیل تفاوت در محل تقاطع راههای حسی).
۱۵. مرکز اصلی حسهای پیکری در قشر مخ در کجا قرار دارد؟
نمایش پاسخ
پاسخ: در ناحیهای از قشر مخ که در **پشت شیار مرکزی** قرار دارد (در ناحیه جلویی لوب آهیانه)، که به آن **کورتکس حسی اصلی** میگویند.
۱۶. مکانیسم شیمیایی ایجاد درد در بافتها چیست؟ و آسپیرین چگونه درد را تسکین میدهد؟
نمایش پاسخ
پاسخ: ایجاد درد اغلب به علت ساخته شدن موادی مانند **برادیکینین** و **پروستاگلاندین** است که حساسیت گیرندههای درد را افزایش میدهند.
**آسپیرین** و سایر مواد ضد درد غیرمخدر، **مانع تولید پروستاگلاندینها** شده و درد را تسکین میدهند.
۱۷. تفاوت درد «تند (حاد)» و «کند (آهسته)» از نظر زمان، علت و ماهیت چیست؟
نمایش پاسخ
پاسخ:
- **درد تند (حاد):** کمتر از یک ثانیه پس از محرک حس میشود (مانند اثر سوزن). معمولاً با محرکهای **مکانیکی یا حرارتی** ایجاد میشود.
- **درد کند (آهسته):** با **تخریب بافتی** همراه است، با تأخیر شروع شده و به کندی افزایش مییابد (مانند دلدرد). با هر سه محرک **مکانیکی، حرارتی و شیمیایی** ایجاد میشود.
۱۸. تفاوت تارهای عصبی و ناقلین شیمیایی انتقالدهنده درد تند و درد کند چیست؟
نمایش پاسخ
پاسخ:
- **درد تند (حاد):** به وسیله تارهای عصبی با میلین کم (نوع **دلتا**) با سرعت بالا (۶ تا ۳۰ متر بر ثانیه) منتقل میشود. ناقل شیمیایی آن **گلوتامات** است.
- **درد کند (آهسته):** به وسیله تارهای نازک بدون میلین (نوع **C**) با سرعت کم (۰/۵ تا ۲ متر بر ثانیه) منتقل میشود. ناقل عصبی آن **نوروپپتید P** است.
۱۹. چرا مغز فاقد گیرنده حسی است؟
نمایش پاسخ
پاسخ: مغز خود فاقد گیرنده حسی (از جمله گیرندههای درد) است و به همین دلیل انجام عمل جراحی مغز در فرد هوشیار امکانپذیر است.
۲۰. «درد ارجاعی» (Referred Pain) چیست؟ یک مثال بزنید.
نمایش پاسخ
پاسخ: دردی است که محل احساس آن در بخشی غیر از محل تحریک گیرندههای درد است. علت آن انتقال پیامهای درد یک ناحیه به مرکز عصبی ناحیه دیگر توسط نورونهای رابط نخاعی است.
**مثال:** درد ناشی از ایسکمی (کمخونی) قلب که در **بازو** حس میشود.
۲۱. مکانیسم سردرد میگرنی را توضیح دهید.
نمایش پاسخ
پاسخ: سردرد میگرنی (از نوع درون جمجمهای) با **اسپاسم (انقباض ممتد)** عضلات صاف دیواره سرخرگهای مغز و **تنگ شدن** آنها آغاز شده و در مرحله بعد با **خستگی این عضلات و انبساط** آنها ادامه مییابد.
۲۲. تفاوت «هیپرآلژزی»، «آلودینیا» و «درد نوروپاتیک» چیست؟
نمایش پاسخ
پاسخ:
- **هیپرآلژزی (پردردی):** افزایش شدید درد بر اثر ادامه تحریک یک راه عصبی درد (مانند پوست آفتابسوخته).
- **آلودینیا:** دردی که بر اثر محرکهایی ایجاد شود که به طور طبیعی بیخطر هستند (مانند احساس درد پوست آفتابسوخته با آب ولرم).
- **درد نوروپاتیک:** دردی که از آسیب خودِ تارهای عصبی و یا مراکز عصبی ایجاد شده باشد.
۲۳. سه پرده اصلی کره چشم را نام ببرید و بگویید قرنیه و عنبیه بخشی از کدام پردهها هستند؟
نمایش پاسخ
پاسخ: سه پرده عبارتند از: **صلبیه**، **مشیمیه** و **شبکیه**.
- **قرنیه** بخش شفاف جلویی **صلبیه** است.
- **عنبیه** بخشی از پرده **مشیمیه** است.
۲۴. نقش اعصاب سمپاتیک و پاراسمپاتیک بر مردمک چشم چیست؟
نمایش پاسخ
پاسخ:
- **تحریک سمپاتیک:** باعث انقباض عضلات **شعاعی** و **افزایش قطر مردمک** (گشاد شدن) میشود.
- **تحریک پاراسمپاتیک:** باعث انقباض عضلات **حلقوی** و **کاهش قطر مردمک** (تنگ شدن) میشود.
۲۵. مکانیسم «تطابق» (Accommodation) عدسی چشم برای دیدن اجسام نزدیک را شرح دهید.
نمایش پاسخ
پاسخ: تطابق به کمک **عضلات مژگانی** صورت میگیرد. هنگام کاهش فاصله اشیاء، این عضلات (که توسط اعصاب پاراسمپاتیک تحریک میشوند) **منقبض** شده، باعث **کاهش کشش الیاف آویزی** بر عدسی میشوند و در نتیجه **تحدب عدسی افزایش** یافته و قدرت همگرایی آن زیاد میشود.
۲۶. تفاوت «نزدیکبینی» و «دوربینی» از نظر علت (قطر کره چشم) و نوع عدسی اصلاحی چیست؟
نمایش پاسخ
پاسخ:
- **دوربینی (Hyperopia):** علت آن **کمتر بودن قطر کره چشم** از حد طبیعی است (تصویر پشت شبکیه میافتد). با عدسی **همگرا (محدب)** اصلاح میشود.
- **نزدیکبینی (Myopia):** علت آن **زیاد بودن قطر کره چشم** از حد طبیعی است (تصویر جلوی شبکیه میافتد). با عدسی **واگرا (مقعر)** اصلاح میشود.
۲۷. «آستیگماتیسم» و «پیرچشمی» را تعریف کنید.
نمایش پاسخ
پاسخ:
- **آستیگماتیسم:** عارضهای که در آن قدرت همگرایی نواحی مختلف عدسی یا قرنیه یکسان نیست و تصویر واضح تشکیل نمیشود.
- **پیرچشمی:** در سنین کهولت، توانایی تطابق عدسی از بین میرود و چشم برای دید نزدیک و دور تطابق نمیکند (نیاز به عینک دو کانونی).
۲۸. «مایع زلالیه» از کجا تراوش شده، در کجا بازجذب میشود و افزایش فشار آن چه بیماریای ایجاد میکند؟
نمایش پاسخ
پاسخ: زلالیه از **مویرگهای جسم مژگانی** تراوش میشود.
پس از گردش، به وسیله **کانال شلم** به خون باز میگردد.
افزایش غیرطبیعی فشار آن باعث بیماری **آب سیاه (گلوکوم)** میشود.
۲۹. نقش «لایه رنگدانهدار» شبکیه چیست؟ (دو نقش)
نمایش پاسخ
پاسخ: ۱. دارای ماده سیاه **ملانین** است که از انعکاس نور در کره چشم جلوگیری کرده و درون چشم را تاریک نگاه میدارد.
۲. مقداری **ویتامین A** در خود ذخیره میکند (که برای ساخت رنگدانههای بینایی لازم است).
۳۰. تفاوت «لکه زرد» و «نقطه کور» در شبکیه چیست؟
نمایش پاسخ
پاسخ:
- **لکه زرد (Fovea):** ناحیه کوچکی در مرکز شبکیه که در آن **فقط نورونهای مخروطی** یافت میشود (محل دقیقترین دید).
- **نقطه کور (Blind Spot):** ناحیهای که در آن **هیچ گیرندهای** (نه استوانهای و نه مخروطی) وجود ندارد و محلی است که عصب بینایی از کره چشم خارج میشود.
۳۱. مسیر سلولی انتقال پیام در شبکیه را از گیرندههای نوری تا عصب بینایی شرح دهید.
نمایش پاسخ
پاسخ: ۱. گیرندههای نوری (نورونهای **استوانهای و مخروطی**)
۲. سیناپس با نورونهای **دو قطبی**
۳. سیناپس نورونهای دوقطبی با نورونهای **عقدهای (Ganglion cells)**
(آکسونهای نورونهای عقدهای، عصب بینایی را تشکیل میدهند).
۳۲. مکانیسم شیمیایی تحریک نورونهای استوانهای (رودوپسین) و نقش ویتامین A چیست؟
نمایش پاسخ
پاسخ: رنگدانه بینایی در نورونهای استوانهای **رودوپسین** نام دارد.
رودوپسین بر اثر تابش نور به دو ماده **اپسین** و **رتینال** تجزیه میشود. این تجزیه باعث تغییر پتانسیل غشا و ایجاد پیام عصبی میگردد.
**ویتامین A** برای ساخته شدن **رتینال** لازم است و کمبود شدید آن باعث عدم ساخت رودوپسین کافی و در نتیجه **شبکوری** میشود.
۳۳. مکانیسم درک رنگها (رنگبینی) چگونه است؟
نمایش پاسخ
پاسخ: رنگبینی به عمل نورونهای **مخروطی** مربوط است. سه نوع مخروط وجود دارد که هر کدام نسبت به یکی از طول موجهای مربوط به رنگهای اصلی **سبز، قرمز و آبی** حساسیت دارند. تحریک ترکیبی این سه نوع مخروط، باعث احساس رنگهای مختلف (و تحریک یکسان هر سه باعث احساس رنگ سفید) میشود.
۳۴. چرا کوررنگی در مردان شایعتر از زنان است؟
نمایش پاسخ
پاسخ: زیرا ژن ناقل این عارضه وراثتی بر روی **کروموزوم X** قرار دارد.
۳۵. مسیر بینایی از شبکیه تا تالاموس را شرح دهید (کدام تارها تقاطع میکنند؟)
نمایش پاسخ
پاسخ: تارهای عصبی **نیمه بینی (Nasal)** شبکیه هر چشم، **متقاطع** شده (در کیاسمای بینایی) و به سمت مقابل میروند.
تارهای عصبی **نیمه گیجگاهی (Temporal)** شبکیه (سمت گوش)، متقاطع **نشده** و در همان سمت باقی میمانند.
همه این تارها به **هسته زانویی خارجی (LGN) تالاموس** میرسند.
۳۶. «ادراکپریشی بینایی» (Visual Agnosia) چیست و در اثر آسیب به کدام ناحیه ایجاد میشود؟
نمایش پاسخ
پاسخ: ادراکپریشی، ناتوانی در **شناسایی و درک** محرکها است، بدون آنکه فرد دچار ناهنجاری ذهنی باشد (احساس اولیه وجود دارد ولی ادراک صورت نمیگیرد).
این عارضه در اثر آسیب دیدن **نواحی ارتباطی بینایی** (نه قشر اولیه) ایجاد میشود. (مثال: ناتوانی در شناسایی قیافهها).
۳۷. مکانیسم تقویت صدا در گوش میانی چگونه است؟
نمایش پاسخ
پاسخ: ارتعاشات پرده صماخ به وسیله استخوانهای **چکشی، سندانی و رکابی** تقویت میشوند و به **دریچه بیضی** منتقل میگردند. از آنجایی که سطح دریچه بیضی بسیار کوچکتر از پرده صماخ است، شدت ارتعاش ۲۰ تا ۳۰ برابر افزایش مییابد.
۳۸. «انعکاس صماخی» (Attenuation Reflex) چیست و چه زمانی فعال میشود؟
نمایش پاسخ
پاسخ: انقباض دو عضله کوچک **صماخی** و **رکابی** در گوش میانی است که ارتعاش پرده صماخ و استخوان رکابی را کاهش میدهد. این انعکاس در هنگام شنیدن **صداهای شدید و با فرکانس بالا** صورت میگیرد و گوش داخلی را محافظت میکند (البته در برابر صداهای ناگهانی مانند انفجار مؤثر نیست).
۳۹. «شیپور استاش» (Eustachian tube) چه نقشی دارد؟
نمایش پاسخ
پاسخ: این مجرا گوش میانی را به عقب حفره حلق مربوط میکند. هوا از این راه وارد گوش میانی شده و **اختلاف فشار احتمالی بین دو طرف پرده صماخ** را برطرف میکند تا پرده به خوبی مرتعش شود.
۴۰. گیرندههای شنوایی (یاختههای مژهدار) در کجا قرار دارند و چگونه تحریک میشوند؟
نمایش پاسخ
پاسخ: یاختههای مژهدار بر روی **غشای قاعدهای** (درون مجرای میانی حلزون) قرار دارند.
حرکت مایعات گوش داخلی (پریلنف و آندولنف) باعث جابجایی **غشای پایه** شده و یاختههای مژهدار با **غشای پوشاننده (تکتوریال)** برخورد کرده و تحریک میشوند.
۴۱. نقش یون پتاسیم (K+) در تحریک یاختههای مژهدار شنوایی چیست؟
نمایش پاسخ
پاسخ: تراکم یون پتاسیم در **آندولنف** (مجرای میانی) بسیار زیاد است. خمیدگی مژهها باعث باز شدن **کانالهای پتاسیم** در غشای این یاختهها و **ورود پتاسیم** (برخلاف نورونها) و در نتیجه دپولاریزه شدن و تحریک آنها میشود.
۴۲. مغز چگونه صداهای «زیر» (فرکانس بالا) و «بم» (فرکانس پایین) را از هم تشخیص میدهد؟ (اصل تونوتوپی)
نمایش پاسخ
پاسخ: صداها با بسامدهای مختلف، بخشهای متفاوتی از غشای پایه را مرتعش میکنند:
- صداهای **زیر** (فرکانس بالا): قسمتهای نزدیک به **قاعده** حلزون (نزدیک دریچه بیضی) را مرتعش میکنند.
- صداهای **بم** (فرکانس پایین): قسمتهای نزدیک به **رأس** حلزون را مرتعش میکنند.
۴۳. مسیر شنوایی از بصلالنخاع تا قشر مخ را بیان کنید.
نمایش پاسخ
پاسخ: ۱. هستههای حلزونی بصلالنخاع
۲. دو برجستگی پایینی مغز میانی (مرکز انعکاسهای شنوایی)
۳. هسته زانویی میانی تالاموس (MGN)
۴. قشر اولیه شنوایی (در قطعه گیجگاهی)
۴۴. چرا آسیب به قشر اولیه شنوایی در «یک» نیمکره باعث ناشنوایی کامل نمیشود، اما تشخیص جهت صوت را مشکل میکند؟
نمایش پاسخ
پاسخ: زیرا پیامهای **هر گوش به هر دو نیمکره مغز** منتقل میشوند (اگرچه برتری با نیمکره مقابل است).
تشخیص جهت صوت مشکل میشود، زیرا تمیز جهت صدا با **اختلاف زمان جزئی** در رسیدن پیامهای صوتی به دو نیمکره مخ مربوط است.
۴۵. آسیب به «ناحیه ورنیکه» (Wernicke's area) چه نوع اختلالی در گفتار ایجاد میکند؟
نمایش پاسخ
پاسخ: باعث **ادراکپریشی شنوایی** و در نتیجه نوعی **زبانپریشی حسی** میگردد. در این حالت فرد به روانی سخن میگوید، ولی جملات او اغلب **بدون معنی و غیر منطقی** است (چون درک مطلب شنیداری مختل شده است).
۴۶. تخصص نیمکره چپ و راست در پردازش اطلاعات شنوایی چیست؟
نمایش پاسخ
پاسخ:
- **نیمکره چپ (ناحیه ورنیکه چپ):** در پردازش پیامهای شنوایی مربوط به **گفتار** فعالتر است.
- **نیمکره راست (ناحیه ورنیکه راست):** در پردازش **آهنگهای موسیقی**، **شدت و ارتفاع صدا** و **لحن کلام** تواناتر است.
۴۷. «احساس دهلیزی» چیست و گیرندههای آن در کجا قرار دارند؟
نمایش پاسخ
پاسخ: احساسی است که در **حس تعادل**، آگاهی از **حرکت سر و بدن**، **راست نگه داشتن سر** و **تنظیم حرکات چشم** شرکت دارد.
گیرندههای آن در بخش دهلیزی گوش داخلی، شامل **سه مجرای نیمدایرهای** و دو کیسه به نامهای **اوتریکول و ساکول** قرار دارند.
۴۸. تفاوت عملکرد «مجاری نیمدایرهای» و «کیسههای اوتریکول و ساکول» (سنگ گوش) در حس تعادل چیست؟
نمایش پاسخ
پاسخ:
- **اوتریکول و ساکول:** در دیواره آنها یاختههای مژه داری وجود دارد که روی آنها **سنگ گوش (اتولیت)** قرار دارد. این بخش به **حرکت خطی** و **وضعیت سر نسبت به جاذبه** حساس است.
- **مجاری نیمدایرهای:** در سه جهت مختلف قرار دارند و یاختههای مژهدار آنها بر اثر **حرکت آندولنف** موجود در مجاری (ناشی از **حرکت چرخشی سر**) تحریک میشوند.
۴۹. پیامهای احساس دهلیزی به کدام بخشهای مغز میروند و چگونه به ثابت ماندن تصاویر روی شبکیه کمک میکنند؟
نمایش پاسخ
پاسخ: پیامها به **مخچه**، **نخاع**، **تنه مغزی** و **قشر گیجگاهی** منتقل میشوند.
اطلاعاتی که به **تنه مغزی** و هستههای اعصاب مغزی **(زوج ۳، ۴ و ۶)** میرود، حرکات کره چشم را تنظیم میکند. این امر در هنگام حرکت، باعث **هماهنگی حرکات چشم با حرکات سر** و ثابت ماندن تصاویر بر روی شبکیه میشود (انعکاس دهلیزی-چشمی).
۵۰. گیرندههای چشایی در کجا قرار دارند و حساسیت نواحی مختلف زبان به مزهها چگونه است؟
نمایش پاسخ
پاسخ: گیرندهها در **جوانههای چشایی** قرار دارند که اغلب در **پرزهای زبان** (و همچنین حلق و سقف دهان) یافت میشوند.
- **جلو و نوک زبان:** حساسیت بیشتر به **شیرینی و شوری**.
- **کنارههای زبان:** حساسیت بیشتر به **ترشی**.
- **عقب زبان و ناحیه حلق:** حساسیت بیشتر به **تلخی**.
۵۱. مزه «اومامی» (Umami) چیست؟
نمایش پاسخ
پاسخ: مزهای است که از **عصاره گوشت** حس میشود و با مزههای چهارگانه قبلی تفاوت دارد. این مزه احتمالاً با تحریک یکی از گیرندههای **گلوتامات** ارتباط دارد.
۵۲. حس چشایی چگونه در حفظ تعادل مواد در بدن (هومئوستازی) نقش دارد؟ (دو مثال بزنید)
نمایش پاسخ
پاسخ: چشایی در انتخاب غذا و حفظ تعادل مواد نقش دارد.
**مثال ۱:** حیواناتی که غدد فوق کلیوی آنها خارج شده (و نمک بدنشان کم میشود)، ولع زیادی به خوردن **نمک** پیدا کرده و آب شور را ترجیح میدهند.
**مثال ۲:** تزریق انسولین به حیوانات (که قند خون را کاهش میدهد)، موجب تمایل آنها به مواد **شیرین** میشود.
۵۳. پیامهای چشایی توسط کدام اعصاب مغزی و به کدام مرکز در قشر مخ منتقل میشوند؟
نمایش پاسخ
پاسخ: توسط سه جفت عصب مغزی: **هفتم (چهرهای)**، **نهم (زبانی-حلقی)** و **دهم (واگ)**.
این پیامها پس از عبور از تالاموس، نهایتاً به مرکز قشری لامسه در **بخش آهیانهای** مغز (کمی عقبتر از مرکز حسهای پیکری دهان) ختم میشوند.
۵۴. گیرندههای بویایی چه نوع سلولهایی هستند و در کجا قرار دارند؟
نمایش پاسخ
پاسخ: گیرندههای بویایی، **نورونهای حسی دو قطبی مژهداری** هستند که در بین بافت ترشحی در **مخاط بویایی** (در سقف بینی و عقب و بالای نرمکام) قرار گرفتهاند.
۵۵. مسیرهای عصبی حس بویایی پس از پیاز بویایی به کدام سه ناحیه اصلی در مغز میروند و هر کدام چه نقشی دارند؟
نمایش پاسخ
پاسخ: ۱. بخشی به **تالاموس و سپس کورتکس پیشپیشانی** میروند که توسط حافظه بویایی، **شناسایی** میشوند.
۲. بخشی دیگر به **دستگاه کناری (لیمبیک)** (به ویژه هیپوکامپ و بادامه) میروند که باعث **یادآوری وقایع گذشته و بروز حالات هیجانی** میشوند.
۳. پیامهایی نیز به **هیپوتالاموس** (مراکز گرسنگی و سیری) میروند که در **انتخاب غذا** و میل و تنفر به آن نقش دارند.